糖尿病網膜症は、日本人の失明原因の第1位・第2位を緑内障と争う病気です。
糖尿病の患者様は、日本国内に1000万人~2000万人いるといわれています。決して、他人事ではなく、いつ自分がなってもおかしくない病気です。また、糖尿病網膜症の患者様も300万人いるともいわれていて、決してめずらしい病気ではありません。
しかし、現在でも、発見するのが遅れ、視力不良な患者様がいることは、非常に残念なことです。糖尿病網膜症は初期では自覚症状はあまり出ません。自覚症状が出る頃には進行している場合が多いです。
糖尿病網膜症とは、網膜(カメラでいうフイルム)が障害される病気です。発見が遅れると、網膜がもとに戻らなくなります。
最近は、糖尿病網膜症の治療は非常に進歩しています。進行した糖尿病網膜症でも、かなり回復の見込みがあります。
しかし、良い視力を得ようとするには早期発見・早期治療が最も重要です。
糖尿病網膜症は、初期には自覚症状がありませんので、症状がなくても定期受診をしていただくことをお勧めします。
糖尿病網膜症とは

網膜とは、カメラでいうならフイルムにあたり、眼球の一番奥の内側に広がっています。糖尿病は、網膜の血管に異常を起こす疾患です。
糖尿病網膜症の病期
① 単純網膜症
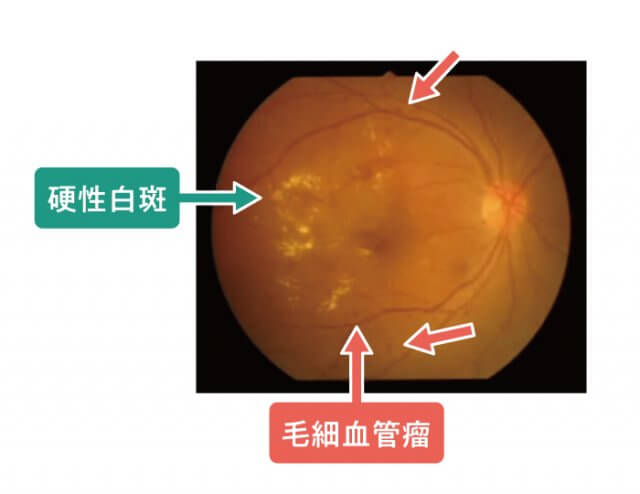
網膜血管が弱くなり、弱くなった網膜血管から血液成分が漏れ出たり、弱い網膜血管にコブができたりします。
網膜血管から血液が漏れると網膜出血を起こします。
網膜血管から脂肪やタンパク質が漏れると硬性白斑(網膜のシミ)ができます。
網膜の細い血管が弱く血管の壁が膨れ上がってしまうと、毛細血管瘤(網膜血管のコブ)ができます。
この時期は、これ以上悪くならないように慎重な経過観察が必要になります。
病状によっては治療が必要なこともあります。
② 前増殖網膜症
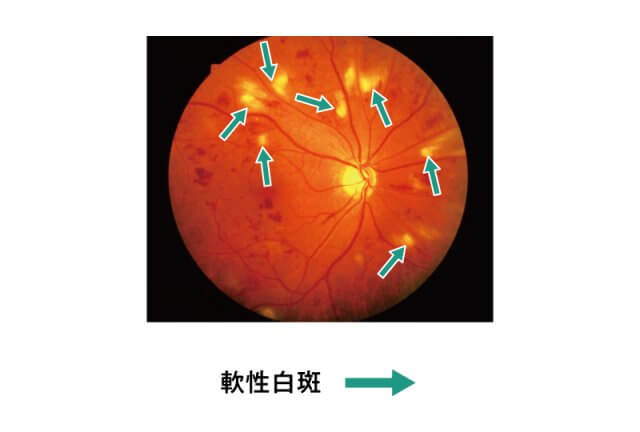
網膜血管がつまり、網膜に栄養や酸素がいかなくなります。
網膜血管がつまると軟性白斑というシミができます。
この時期に、レーザー治療を受けないと、次に説明する増殖網膜症へ進行してしまいます。
③ 増殖網膜症
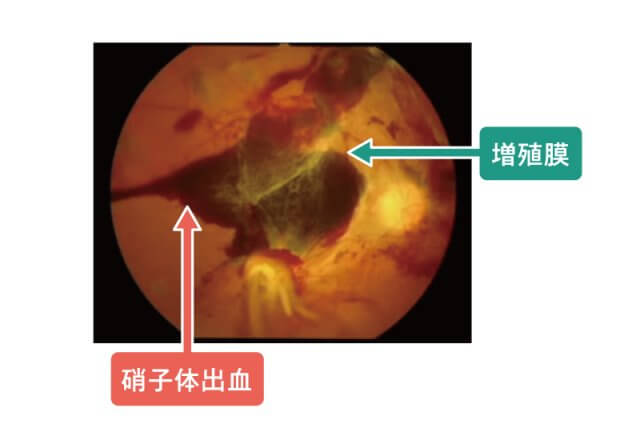
網膜血管がつまって、酸素がいかなくなると、眼球内のあらゆる場所に新生血管ができてしまいます。新生血管とは、血がいかなくなった場所に「酸素を送らなければ」と突貫工事(とっかんこうじ)で作った血管です。そのため、正常の血管と比べると、新生血管は弱く簡単に出血します。
新生血管ができる場所は、さまざまです。
網膜に新生血管ができると、硝子体出血(眼内が血だらけの状態)や増殖膜(新生血管がつくった膜)や網膜剥離(増殖膜が網膜を引っ張って、網膜がはがれます)などが起きます。
虹彩(茶目)に新生血管ができると、隅角(眼内の水の出口)をふさぎ、眼圧が上がり、緑内障になります。
この時期になると、失明する危険があります。治療は、レーザー治療や眼内注射や硝子体手術など、病状によって様々な治療が必要になります。
④ 糖尿病黄斑浮腫
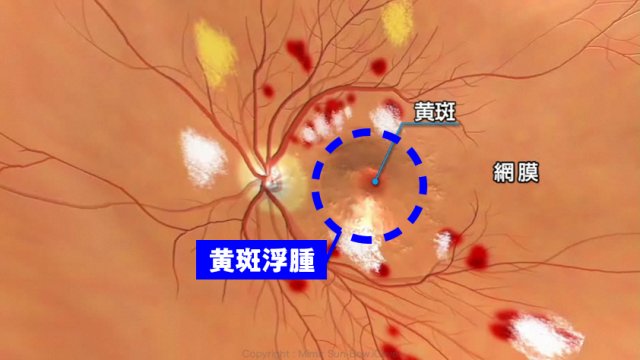
単純網膜症・前増殖網膜症・増殖網膜症の全ての病期で起こる可能性があります。
網膜(カメラでいうフイルム)の中央には、黄斑という部分があります。黄斑は、文字を読んだり、色を感じたりすることができるため、網膜の中で最も大切な場所です。
糖尿病黄斑浮腫は、黄斑がむくむ状態です。黄斑がむくむと視力が下がります。
また、放置すればするほど、もとに戻らなくなります。
治療は、硝子体内注射(眼内へ注射)やステロイドのテノン嚢注射(目の裏側への注射)が行われる場合が多いです。場合によっては、レーザー治療をすることもあります。
糖尿病網膜症の検査
①眼底検査
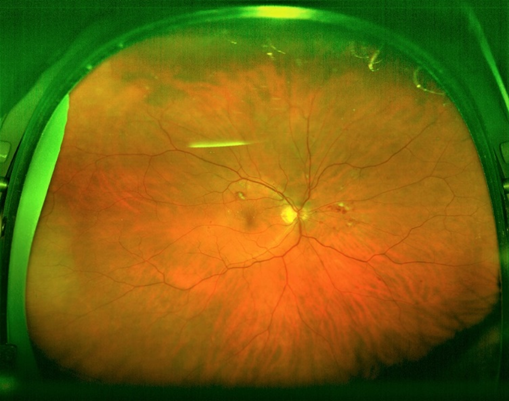
網膜(カメラでいうフイルム)を詳しく調べる検査です。
今までは、瞳孔を広げる薬を数十分の間に何回も点眼してから眼底検査をしていました。しかし、その検査は、瞳孔を広げる待ち時間がかかり、検査後数時間見にくくもなります。車で来ていただいた患者様は、帰りの運転が心配になられていました。
そこで、くまだ眼科クリニックではオプトスという無散瞳(瞳孔を広げない)で、広い範囲の網膜を撮影できる特殊なカメラを導入しています。オプトスは、瞳孔を広げることなく、広範囲の網膜を撮影可能で、撮影は0.4秒で、特別な費用もかからず、帰りの運転の心配もありません。
写真はオプトスで撮影した糖尿病網膜症です。瞳孔を広げることなく、広範囲の網膜の観察が可能です。
②OCT検査
(光干渉断層計)
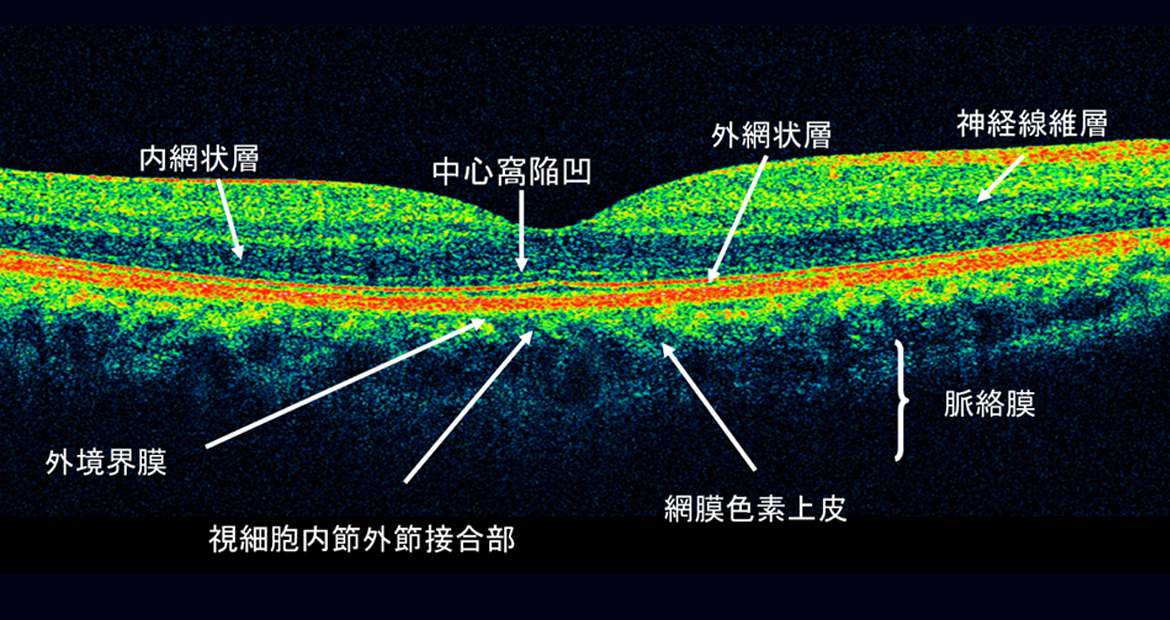
網膜の断面像をみる検査です。
特に、網膜のむくみ(糖尿病黄斑浮腫)の検査や管理に有効です。
正常のOCT画像
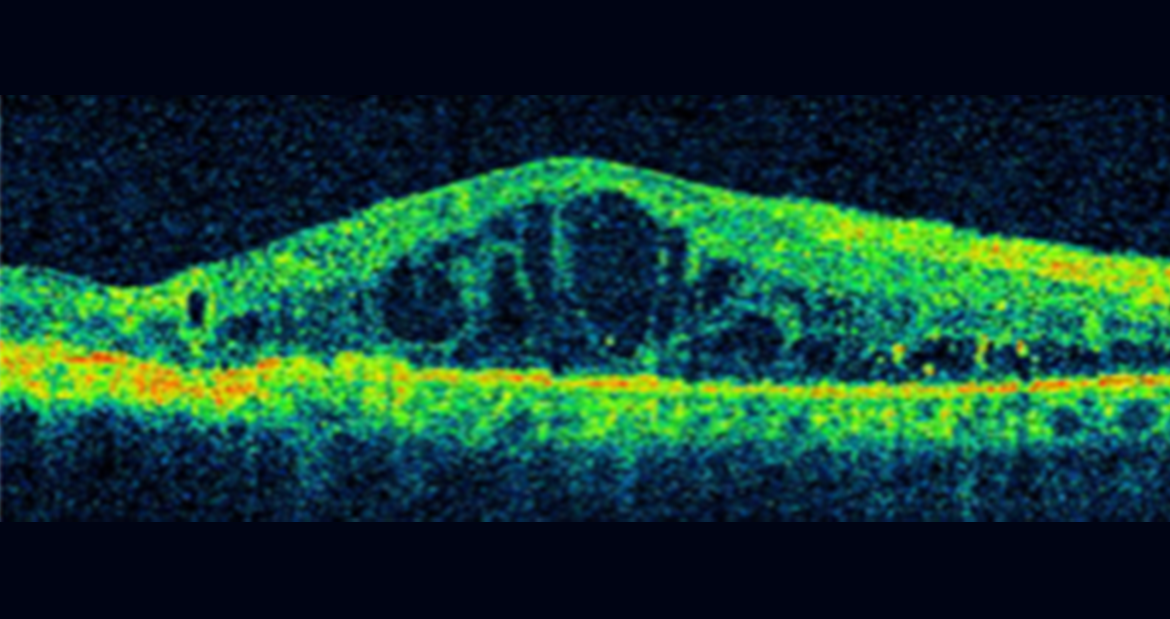
糖尿病黄斑浮腫のOCT画像
③蛍光造影眼底検査
網膜の状態が、さらに詳しく知りたい場合があります。
造影剤を使い、眼内の血管を染めて撮影する検査です。
造影剤を静脈注射して、撮影します。
通常は何枚も撮影が必要になりますがくまだ眼科クリニックでは蛍光造影眼底検査でもオプトスを使用しますので、撮影回数も少なく、患者様の負担が少なくなります。
糖尿病網膜症の治療
① レーザー治療
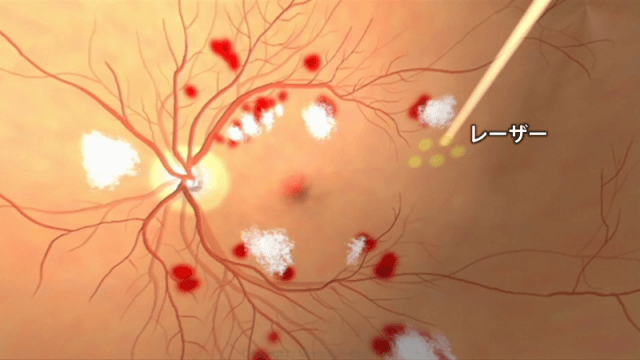
網膜の酸素がいっていない場所などにレーザーをあてます。レーザーをあてることで、網膜の血流をよくし、新生血管ができるのを防ぎます。
くまだ眼科クリニックでは、パスカルというレーザー光凝固装置を導入しています。パスカルは、短時間で治療ができ、網膜へのダメージも少なく、患者様の痛みも少ないです。
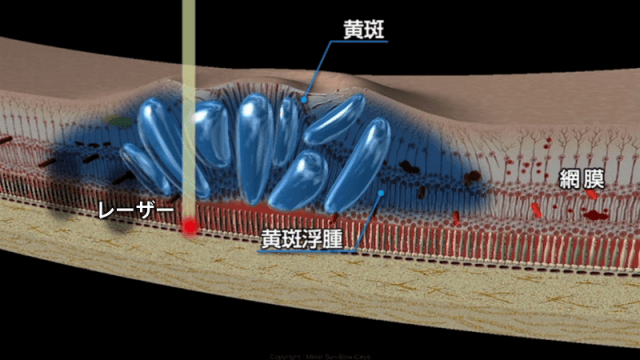
特殊なレーザー治療(マイクロパルス閾値下レーザー)
糖尿病黄斑浮腫にたいして、網膜の視細胞にダメージを与えることがない非常に弱いレーザーを照射する治療です。
当院のパスカルというレーザー光凝固装置で行うことができます。
今までに治療が困難であった糖尿病黄斑浮腫に対しても効果が期待できます。
② 抗VEGF薬
硝子体内注射
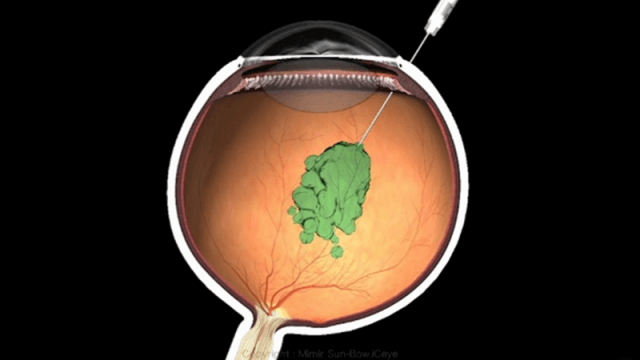
糖尿病黄斑浮腫や新生血管の発生には、VEGFという物質が関わっていることがわかっています。このVEGFという物質を阻害する薬剤を眼内へ注射します。現在は、アイリーアやルセンティスといった薬剤が主に使用されています。
③ ステロイドの
テノン嚢下注射
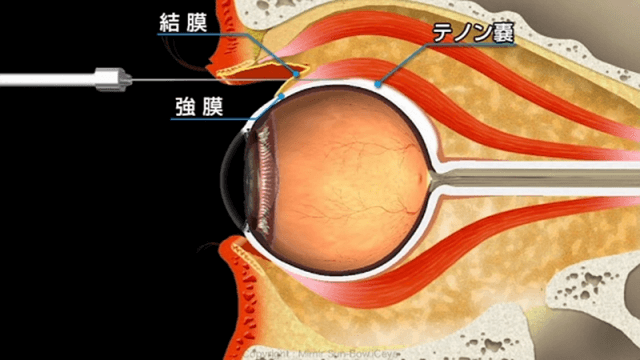
糖尿病黄斑浮腫に対して使われます。
眼内ではなく、目の裏側に注射をします。
④ 硝子体手術
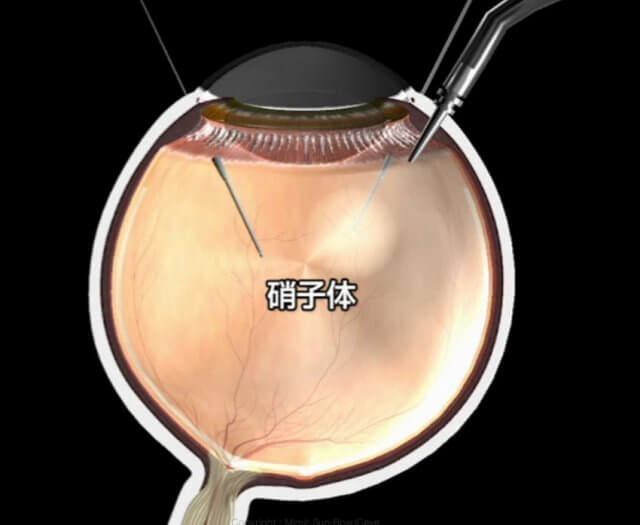
糖尿病網膜症によって起こった硝子体出血や網膜剥離などに対して、硝子体という組織を切除する手術が必要になる場合があります。
治療費用
網膜光凝固術
(通常のもの)(片目)
| 3割 | 2割 | 1割 |
|---|---|---|
| 約36,000円 | 約24,000円 | 約12,000円 |
網膜光凝固術
(その他特殊なもの)(片目)
| 3割 | 2割 | 1割 |
|---|---|---|
| 約54,000円 | 約36,000円 | 約18,000円 |
抗VEGF剤硝子体内注射
アイリーア2mg 硝子体内注射
| 3割 | 2割 | 1割 |
|---|---|---|
| 約48,000円 | 約32,000円 | 約16,000円 |
アイリーア8mg 硝子体内注射
| 3割 | 2割 | 1割 |
|---|---|---|
| 約57,000円 | 約38,000円 | 約19,000円 |
ルセンティス硝子体内注射
| 3割 | 2割 | 1割 |
|---|---|---|
| 約36,000円 | 約24,000円 | 約12,000円 |
バビースモ硝子体内注射
| 3割 | 2割 | 1割 |
|---|---|---|
| 約51,000円 | 約34,000円 | 約17,000円 |
ベオビュ硝子体内注射
| 3割 | 2割 | 1割 |
|---|---|---|
| 約42,000円 | 約28,000円 | 約14,000円 |
ラニビズマブ硝子体内注射
ルセンティスのバイオシミラー(特許が切れた後に、他の製薬会社から発売される薬)
| 3割 | 2割 | 1割 |
|---|---|---|
| 約30,000円 | 約20,000円 | 約10,000円 |
糖尿病網膜症のよくある質問
- 糖尿病で眼底検査を希望します。車で行っても大丈夫ですか?
-
大丈夫です。
当院は、オプトスという無散瞳広角眼底カメラを使いますので、散瞳薬(瞳を広げる目薬)を使わなくても広い範囲の網膜を見ることができます。
散瞳薬(瞳を広げる目薬)を使いませんので、帰りに見にくくなることはありません。
- 血糖値のコントロールが良くなりました。眼底検査はいらないでしょうか?
-
定期的な眼底検査が必要です。
現在の血糖値のコントロールが良くても、過去の糖尿病になっていた期間やその時の血糖コントロールにより、糖尿病網膜症が出ることがありますので、定期検査は必要です。
- 糖尿病網膜症は、早期発見することができますか?
-
内科で糖尿病と診断されたときや糖尿病が疑われたときは、自覚症状がなくても早めに眼底検査を受けることをお勧めします。
糖尿病網膜症は、初期には自覚症状が出にくい疾患です。自覚症状がない早い時期に眼底検査をすることが、早期発見につながります。
自覚症状が出た時には、重症になっている場合が多いので、少しでも糖尿病が疑われるなら眼底検査を受けることをお勧めします。
- 糖尿病になって、どのくらいの期間で糖尿病網膜症は発症するのでしょうか?
-
過去の糖尿病のコントロールなどによって変わりますが、5年~10年と言われています。
しかし、内科で糖尿病と診断されてからの期間ではありません。内科で糖尿病と診断された時には、もう数年前から糖尿病になっている場合もありますので注意が必要です。
- 糖尿病網膜症は、どのような人がなりやすく、また悪化しやすいのでしょうか?
-
罹病期間(糖尿病になっている期間)が長い、糖尿病コントロールが悪い、血圧が高い人がなりやすく、悪化しやすいです。
- 急な血糖コントロールは、糖尿病網膜症を悪化させると聞きましたが、本当でしょうか?
-
急激な血糖コントロールは、糖尿病網膜症を悪化させるという報告があります。
目の状態や内科的な状態により変わりますので、医師に聞くことをお勧めします。
- 糖尿病網膜症は、どのような間隔で受診が必要でしょうか?
-
糖尿病があり、眼底に異常がない場合は、半年~1年に1度の眼科受診をお勧めしています。
単純網膜症の場合は、3ヶ月に1度程の眼科受診をお勧めしています。
前増殖網膜症・増殖網膜症・糖尿病黄斑浮腫を認める患者様は、治療が必要な場合が多く、状態により受診間隔が異なります。
- 糖尿病網膜症が悪化し、レーザー治療を勧められています。治療を受けた方が良いのでしょうか?
-
前増殖網膜症又は増殖網膜症であると思われます。
レーザー治療が必要な状態なら、治療を受けないと悪化する可能性が高いです。
- 糖尿病網膜症でレーザー治療を受けます。見えるようになるでしょうか?
-
残念ですが、レーザー治療は見えるようになる治療ではありません。
レーザー治療は、糖尿病網膜症の進行を防ぐ治療です。
- レーザー治療は痛いですか?
-
レーザーの当たる部分により痛みを感じることはあります。
当院では、点眼麻酔を十分にしてからレーザー治療をしています。
また、パスカルというレーザー光凝固装置を使用していますので、短時間で治療ができ、網膜へのダメージも少なく、患者様の痛みも少ないです。
- 糖尿病黄斑浮腫で何回も硝子体内注射やステロイドのテノン嚢下注射やレーザー治療をしていますが、必要なのでしょうか?
-
糖尿病黄斑浮腫は治療が困難な状態があり、何度も繰り返す方がいます。
病状によっては、複数回の注射やレーザー治療が必要な場合があります。